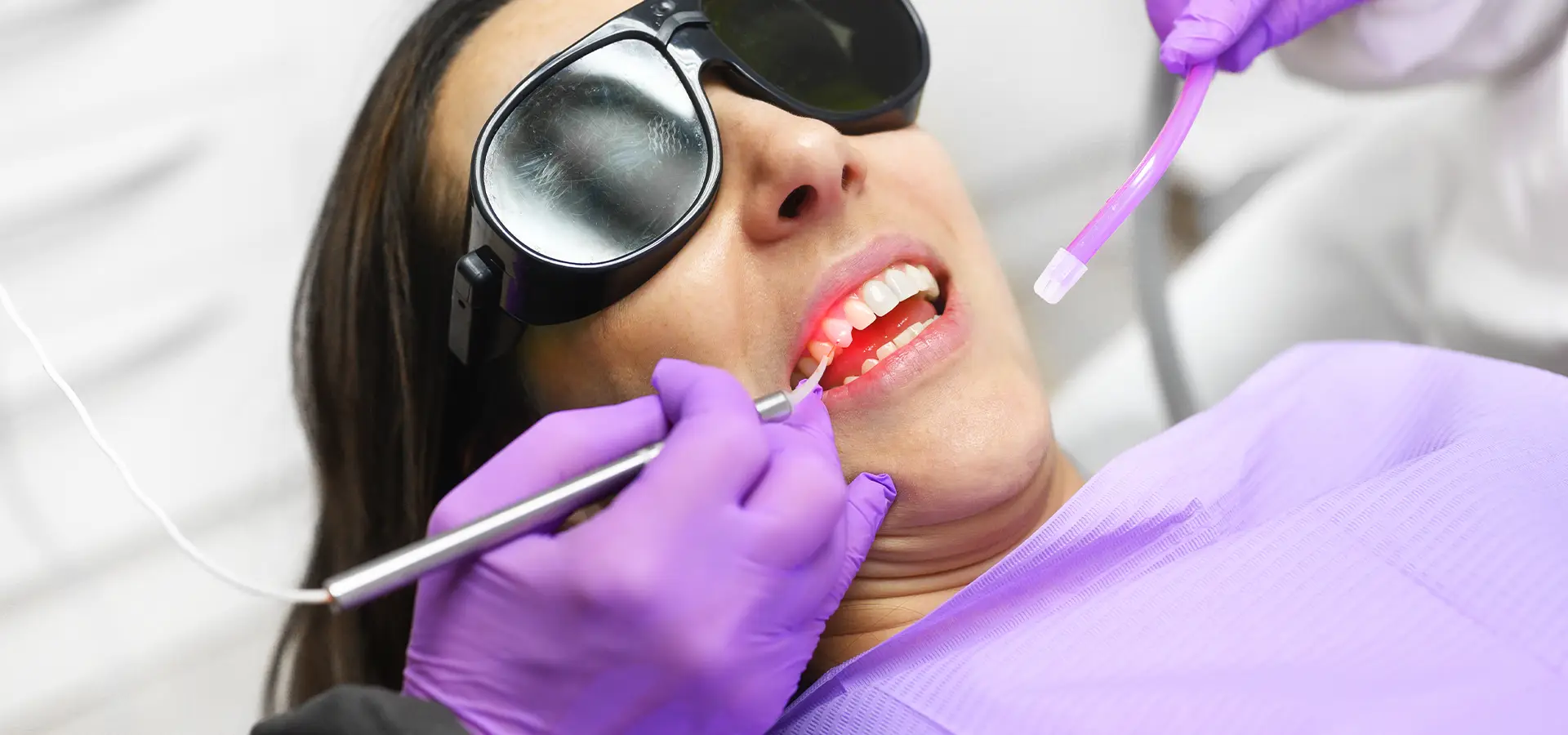
Il laser al neodimio è uno strumento che emette un fascio di luce che agisce selettivamente sui batteri parodontali e sui tessuti infiammati, rispettando le strutture sane. Consente decontaminazione profonda delle tasche gengivali, rimozione di frenuli, modellamento gengivale ed emostasi immediata durante la presa delle impronte per le protesi. Il risultato: interventi rapidi ,assenza di sanguinamento, niente suture nella maggior parte dei casi, minor dolore post-operatorio e guarigione accelerata.Presso lo Studio Dentistico BCM a Roma, zona Salario – Quartiere Africano, integriamo il laser Nd:YAG in protocolli personalizzati per parodontite, chirurgia mucogengivale e riabilitazioni protesiche, con valutazione diagnostica preliminare e programma di mantenimento post-trattamento.
Il laser al neodimio rappresenta oggi una delle tecnologie più versatili e scientificamente validate in ambito odontoiatrico. Non si tratta di una semplice alternativa al bisturi tradizionale, ma di uno strumento che apre possibilità terapeutiche inedite: dalla decontaminazione profonda delle tasche parodontali alla chirurgia mucogengivale di precisione, fino alla preparazione ottimale del campo operatorio per le impronte protesiche.
La caratteristica distintiva del laser Nd:YAG (neodimio:ittrio-alluminio-granato) è la sua capacità di agire selettivamente su tessuti patologici, batteri e pigmenti, rispettando i tessuti sani circostanti. Questa selettività biologica si traduce in interventi meno invasivi, guarigione più rapida e risultati clinici superiori rispetto alle tecniche convenzionali.Presso lo Studio Dentistico BCM, in zona Salario – Trieste, a Roma, utilizziamo il laser al neodimio all’interno di protocolli terapeutici personalizzati per la gestione delle malattie parodontali, la chirurgia dei tessuti molli e l’ottimizzazione delle riabilitazioni protesiche. L’obiettivo è garantire trattamenti predicibili, confortevoli e minimamente invasivi, anche nei casi clinicamente più complessi.
Perché il Laser Nd:YAG Ha Trasformato la Parodontologia e la Chirurgia Orale
Per decenni, il trattamento della parodontite si è basato esclusivamente sulla strumentazione meccanica: curette manuali e ultrasuoni per rimuovere tartaro e batteri dalle tasche parodontali. Sebbene efficace, questa tecnica ha limiti evidenti: la decontaminazione delle superfici radicolari è incompleta, i batteri più aggressivi (come Porphyromonas gingivalis e Aggregatibacter actinomycetemcomitans) possono sopravvivere nei tubuli dentinali, e la rimozione del tessuto di granulazione infiammatorio può richiedere anche un secondo intervento chirurgico.
Il laser al neodimio ha rivoluzionato questo approccio. Grazie alla lunghezza d’onda di 1064 nm, il fascio laser viene assorbito selettivamente da emoglobina, melanina e batteri patogeni, mentre i tessuti sani – come il cemento radicolare e l’osso alveolare – rimangono sostanzialmente integri. Questo fenomeno, noto come fototermolisi selettiva, permette di sterilizzare la tasca parodontale in profondità, eliminare il tessuto di granulazione e stimolare la rigenerazione dei tessuti di supporto del dente senza danneggiare le strutture vitali.
La versatilità che rende il laser Nd:YAG unico
Ciò che distingue il laser al neodimio da altre tecnologie laser in odontoiatria – come l’erbio:YAG o il diodo – è la sua straordinaria versatilità operativa. Modificando parametri come potenza, frequenza degli impulsi e modalità di emissione (continua o pulsata), lo stesso strumento può essere utilizzato per:
- Terapia parodontale non chirurgica: decontaminazione delle tasche fino a 6-7 mm di profondità senza incisioni
- Chirurgia mucogengivale: frenulectomie, gengivectomie, allungamenti di corona clinica
- Preparazione protesica: emostasi immediata e definizione dei margini gengivali prima delle impronte
- Biostimolazione tissutale: accelerazione della guarigione e riduzione dell’infiammazione post-operatoria
Questa poliedricità riduce la necessità di strumenti multipli, semplifica i protocolli clinici e migliora l’esperienza complessiva del paziente.
Un singolo dispositivo laser può gestire un intero percorso terapeutico – dalla fase igienica iniziale fino alla finalizzazione protesica – mantenendo standard di precisione e predicibilità elevati.
L’importanza di scegliere il laser giusto per ogni applicazione clinica
Va precisato che non esiste “un laser” in odontoiatria, ma diverse tecnologie laser con caratteristiche fisiche e indicazioni cliniche specifiche. Ogni lunghezza d’onda interagisce diversamente con i tessuti biologici: il laser al neodimio eccelle nel trattamento dei tessuti molli e nella decontaminazione batterica, mentre il laser ad erbio è più indicato per la chirurgia ossea e la rimozione della carie.Centri di eccellenza in tutta Italia hanno compreso l’importanza di dotarsi di tecnologie laser complementari per coprire l’intero spettro delle applicazioni cliniche. Un esempio significativo è lo Studio Dentistico Micros a Lucca, specializzato in odontoiatria di precisione, che utilizza sia laser ad erbio che laser a diodo nelle terapie che richiedono questo livello di sofisticazione tecnologica. Questo approccio multi-tecnologico rappresenta il futuro dell’odontoiatria laser-assistita: non la ricerca del “laser universale”, ma l’integrazione intelligente di strumenti diversi per massimizzare i risultati clinici.
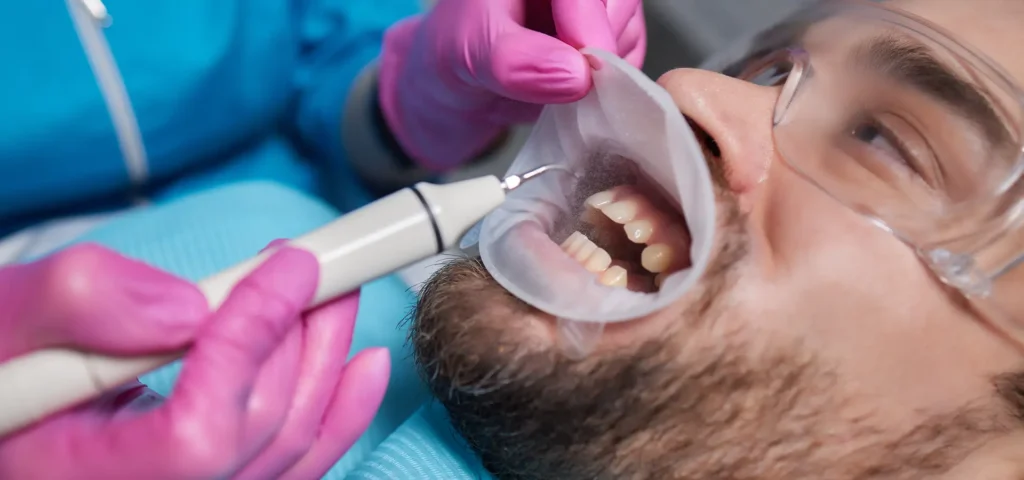
Laser Nd:YAG in Parodontologia: Decontaminazione Profonda e Rigenerazione Tissutale
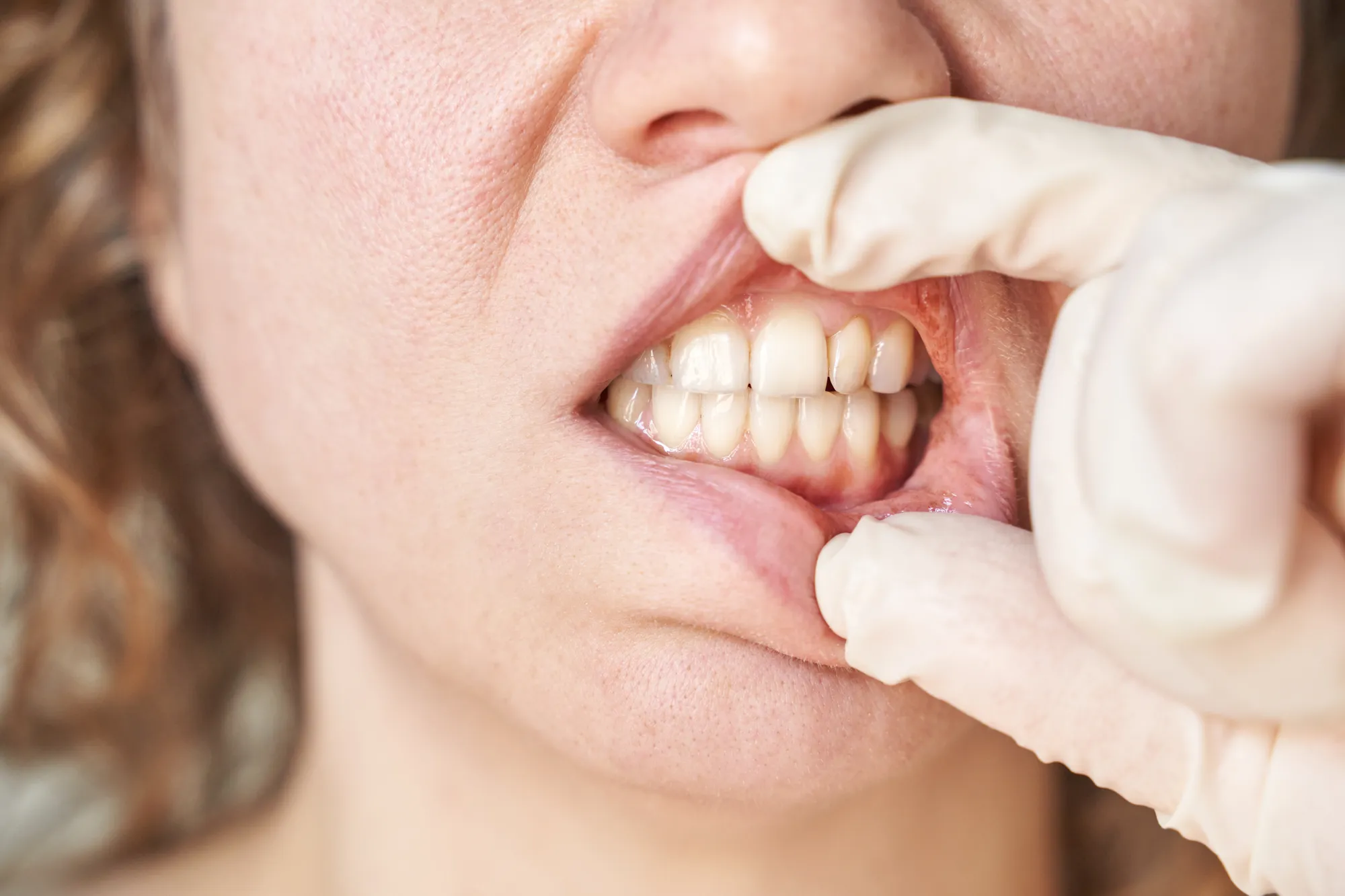
La malattia parodontale è un’infezione batterica cronica che distrugge progressivamente i tessuti di supporto del dente: gengiva, legamento parodontale e osso alveolare. Se non trattata, evolve da gengivite reversibile a parodontite con perdita di attacco parodontale, formazione di tasche profonde, mobilità dentale e, nei casi più severi, perdita degli elementi dentari.
Il trattamento convenzionale si basa sulla detartrasi sottogengivale meccanica: si rimuovono manualmente placca e tartaro dalle superfici radicolari utilizzando curette o strumenti ultrasonici. Sebbene questo approccio sia efficace nelle tasche poco profonde, presenta limitazioni significative quando la tasca supera i 5-6 mm: la visibilità è ridotta, l’accesso agli angoli interprossimali è difficoltoso e la decontaminazione batterica risulta incompleta.
Come funziona la terapia laser-assistita delle tasche parodontali
Il protocollo laser prevede l’inserimento di una fibra ottica sottile (300-400 micron) all’interno della tasca parodontale, parallelamente alla superficie radicolare. Il laser viene attivato in modalità pulsata con parametri compresi tra 1,5 e 2 W, producendo brevi impulsi di energia che generano tre effetti biologici sinergici:
- Effetto battericido diretto: l’energia laser viene assorbita dai cromofori batterici, causando la denaturazione delle proteine batteriche e la distruzione delle membrane cellulari. Questo meccanismo è particolarmente efficace contro i patogeni parodontali gram-negativi anaerobi che colonizzano le tasche profonde.
- Rimozione del tessuto di granulazione: il laser vaporizza selettivamente il tessuto infiammatorio che riveste la parete molle della tasca, eliminando una fonte costante di mediatori infiammatori e favorendo la formazione di un nuovo attacco epiteliale sulla superficie radicolare decontaminata.
- Biostimolazione rigenerativa: l’irradiazione laser a bassa intensità stimola l’attività dei fibroblasti, accelera la sintesi di collagene e promuove l’angiogenesi. Questo effetto fotobiomodulante favorisce la guarigione e può contribuire alla rigenerazione del legamento parodontale.
Vantaggi clinici della terapia parodontale laser-assistita
I risultati della terapia laser-assistita sono misurabili attraverso parametri clinici oggettivi: riduzione della profondità di sondaggio (in media 1,5-2 mm dopo 3-6 mesi), guadagno di attacco gengivale, riduzione del sanguinamento al sondaggio e diminuzione della carica batterica patogena.
Ma oltre ai dati numerici, ciò che i pazienti apprezzano maggiormente è la drastica riduzione del dolore e del gonfiore post-operatorio. A differenza del curettage chirurgico tradizionale – che richiede incisioni, scollamento di lembi e suture – la terapia laser è minimamente invasiva: non servono punti, il sanguinamento è minimo e il ritorno alle normali attività avviene nel giro di 24-48 ore.Presso lo Studio Dentistico BCM a Roma, la terapia parodontale laser-assistita viene integrata in un protocollo multifattoriale che include istruzione all’igiene domiciliare, sedute di igiene professionale, valutazione dei fattori di rischio sistemici (fumo, diabete) e mantenimento a lungo termine. Il laser non sostituisce la strumentazione meccanica, ma la potenzia: prima si esegue il debridement tradizionale, poi si completa la decontaminazione con il laser per massimizzare i risultati clinici.
Chirurgia Mucogengivale Laser-Assistita: Frenulectomia e Allungamento di Corona Clinica
Oltre alla parodontologia, il laser al neodimio trova applicazioni elettive nella chirurgia dei tessuti molli orali. La capacità di incidere con precisione millimetrica, coagulare istantaneamente i vasi sanguigni e sterilizzare contemporaneamente il campo operatorio rende il laser Nd:YAG lo strumento ideale per interventi che richiedono controllo emostatico rigoroso e guarigione rapida.
Frenulectomia laser: velocità, precisione e comfort
La frenulectomia – rimozione chirurgica del frenulo labiale o linguale – è uno degli interventi più comuni in chirurgia orale. I frenuli ipertrofici o inseriti troppo vicino al margine gengivale possono causare recessioni gengivali, diastemi ortodontici e difficoltà nella fonazione (nel caso del frenulo linguale corto).
Con la tecnica tradizionale, il frenulo viene inciso con il bisturi e l’area viene suturata. Il laser elimina completamente questo approccio: la fibra ottica viene passata lungo il frenulo con parametri di 2-3 W in modalità continua o pulsata, vaporizzando il tessuto istantaneamente. La coagulazione immediata dei capillari garantisce un campo operatorio completamente esangue, senza necessità di suture nella maggior parte dei casi.I vantaggi per il paziente sono evidenti: l’intervento dura pochi minuti, non servono punti di sutura, il dolore post-operatorio è minimo e la guarigione avviene in 7-10 giorni. È una procedura particolarmente apprezzata in età pediatrica, quando la collaborazione del bambino è limitata e la rapidità dell’intervento fa la differenza.
Allungamento di corona clinica: quando l’estetica incontra la funzione
L’allungamento di corona è una procedura che mira ad aumentare la porzione di dente visibile al di sopra della gengiva. Le indicazioni cliniche sono molteplici: sorriso gengivale (eccessiva esposizione di tessuto gengivale durante il sorriso), preparazioni protesiche che richiedono margini più apicali per garantire lo spazio biologico, fratture sottogengivali che devono essere esposte per permettere la ricostruzione conservativa del dente.
Con il laser Nd:YAG, l’allungamento di corona diventa un intervento predicibile e minimamente invasivo. Il protocollo prevede:
- Gengivectomia laser: rimozione del tessuto gengivale in eccesso con parametri di 3-4 W
- Gengivoplastica: rimodellamento del profilo gengivale per ottenere un’architettura armoniosa
- Eventuale osteotomia/osteoplastica: nei casi in cui è necessario rimodellare anche il supporto osseo, si utilizza laser erbio o strumentazione rotante piezoelettrica
- Emostasi finale: passaggio laser a bassa potenza per sigillare completamente i margini
Il risultato è un margine gengivale stabile, simmetrico e perfettamente definito. A differenza della tecnica con bisturi elettrico – che può causare necrosi tissutale e ritardi nella guarigione – il laser vaporizza il tessuto senza carbonizzazione, preservando l’integrità biologica della zona trattata.
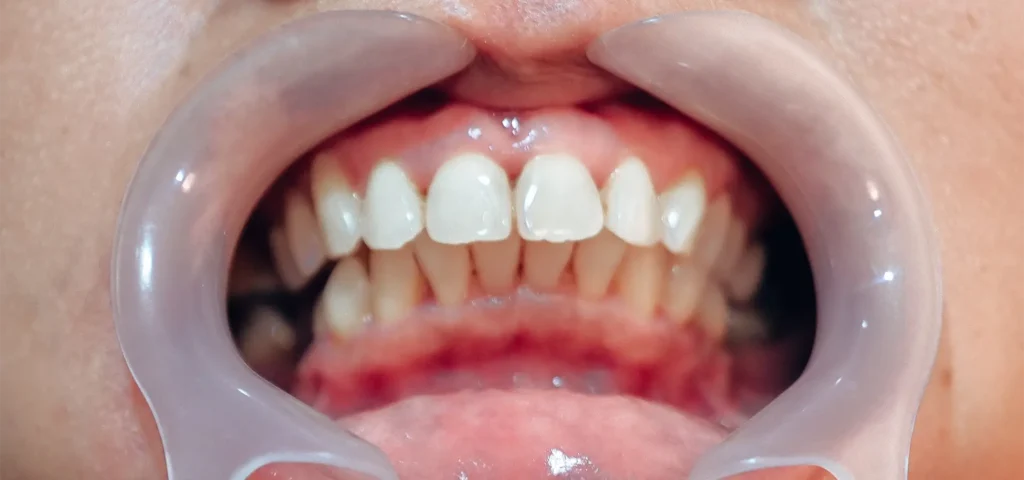
Preparazione Protesica con Laser: Margini Definiti per Impronte Precise
Una delle applicazioni meno note ma estremamente efficaci del laser Nd:YAG è la gestione dei tessuti molli durante la fase protesica. Quando si realizza una corona o un ponte dentale, la precisione dell’impronta è fondamentale: margini protesici mal definiti, sanguinamento gengivale durante la presa dell’impronta o tessuto gengivale ipertrofico possono compromettere l’adattamento della corona e la longevità della riabilitazione.
Il problema delle impronte in presenza di sanguinamento gengivale
Ogni protesista conosce la frustrazione di un’impronta “contaminata” dal sanguinamento. Il sangue crea bolle d’aria nel materiale da impronta, impedisce la corretta bagnabilità dei tessuti e rende impossibile registrare con precisione il margine di preparazione.
Tradizionalmente si utilizzano fili retrattori imbevuti di sostanze astringenti (cloruro di alluminio, solfato ferrico) per gestire il sanguinamento e spostare lateralmente la gengiva marginale.Il laser offre un’alternativa più predicibile e confortevole. Dopo aver preparato il dente, si esegue un passaggio laser a 1,5-2 W lungo il margine gengivale: questo produce tre effetti immediati e sinergici:
- Emostasi istantanea: coagulazione dei capillari e arresto completo del sanguinamento
- Rimozione del tessuto gengivale ipertrofico: vaporizzazione di eventuali iperplasie o tessuto infiammatorio che copre il margine di preparazione
- Creazione di uno spazio biologico ottimale: il tessuto retratto consente al materiale da impronta di penetrare nel solco gengivale e registrare il margine con precisione submillimetrica
Il risultato è un’impronta perfettamente pulita, asciutta e dettagliata, che consente al laboratorio odontotecnico di realizzare restauri con adattamento marginale eccellente. Questo si traduce in corone e ponti più duraturi, minor rischio di infiltrazioni batteriche e migliore salute parodontale a lungo termine.
Protocollo integrato: dal laser alla protesi definitiva
Un esempio tipico di flusso di lavoro integrato presso lo Studio Dentistico BCM a Roma, zona Salario, prevede:
- Valutazione diagnostica iniziale: analisi della situazione parodontale, verifica dell’assenza di infiammazione attiva
- Preparazione protesica del dente: riduzione della corona dentale con rispetto dei principi biomeccanici
- Gestione laser dei tessuti molli: gengivectomia/gengivoplastica se necessaria, emostasi lungo il margine
- Presa dell’impronta definitiva: materiale polivinilsilossanico o scanner intraorale digitale in campo perfettamente asciutto
- Verifica dell’impronta: controllo immediato della qualità della registrazione dei margini
- Cementazione definitiva: dopo 7-10 giorni, quando i tessuti gengivali sono completamente guariti e stabili
Questo protocollo garantisce risultati protesici di eccellenza, con margini perfettamente adattati, tessuti peri-implantari sani e assenza di complicanze biologiche (gengiviti, perimplantiti, recessioni secondarie).
Diagnostica Preliminare e Pianificazione del Trattamento Laser
Come per ogni procedura chirurgica avanzata, anche l’utilizzo del laser al neodimio richiede una diagnosi accurata e una pianificazione personalizzata. Non tutti i pazienti sono candidati ideali per tutte le applicazioni laser, e alcune condizioni cliniche richiedono una preparazione specifica prima dell’intervento.
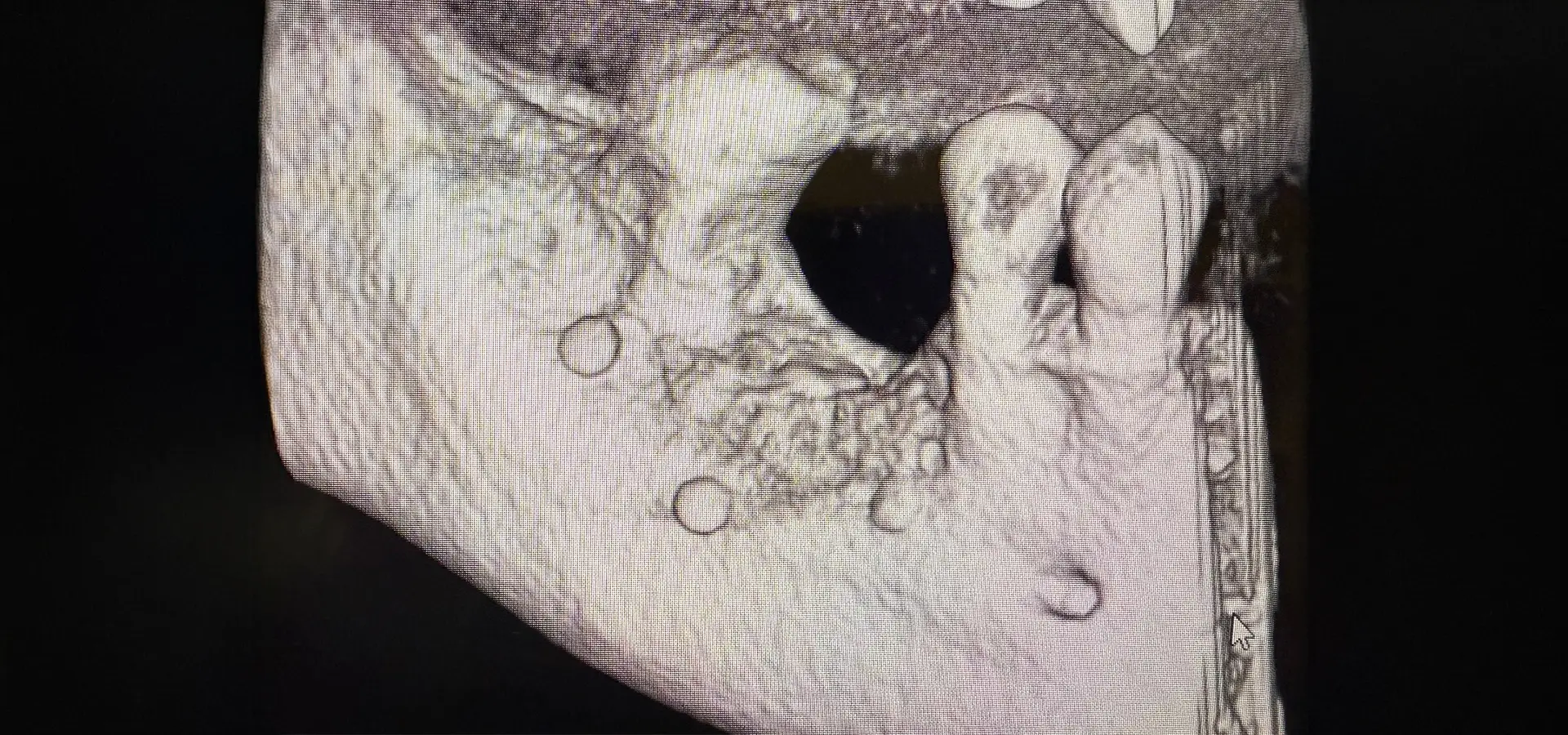
Valutazione parodontale e radiografica
Prima di qualsiasi terapia laser-assistita, eseguiamo sempre:
- Cartella parodontale completa: misurazione delle profondità di sondaggio in sei punti per ogni dente, valutazione del sanguinamento al sondaggio, misurazione delle recessioni gengivali e della mobilità dentale
- Status radiografico endorale o OPT digitale: valutazione del livello osseo, presenza di lesioni periapicali, rapporto corona-radice
- Analisi dei fattori di rischio: fumo, diabete, assunzione di farmaci che influenzano la guarigione (bifosfonati, immunosoppressori, anticoagulanti)
- Valutazione dell’igiene orale: indice di placca e motivazione del paziente alla terapia domiciliare
Questa fase diagnostica permette di stabilire se il paziente necessita di una fase preliminare di terapia causale (detartrasi, levigature radicolari, istruzione all’igiene) prima di procedere con il laser.
Un ambiente orale infiammato compromette i risultati della terapia laser e aumenta il rischio di complicanze post-operatorie.
Consenso informato e aspettative realistiche
La comunicazione trasparente è fondamentale. Durante la fase di pianificazione, spieghiamo al paziente:
- Obiettivi terapeutici: cosa ci aspettiamo di ottenere con il trattamento laser (riduzione delle tasche, stabilizzazione della malattia parodontale, miglioramento estetico)
- Protocollo operativo: quante sedute saranno necessarie, durata di ogni seduta, eventuali disagi temporanei
- Gestione post-operatoria: farmaci da assumere, indicazioni dietetiche, limitazioni temporanee
- Mantenimento a lungo termine: importanza dei richiami periodici, sedute di igiene professionale, controllo dei fattori di rischio
Questo approccio consente al paziente di affrontare il trattamento con serenità e consapevolezza, riducendo l’ansia e migliorando la collaborazione durante le fasi operative e post-operatorie.
L’Approccio dello Studio BCM: Tecnologia Laser e Competenza Clinica al Servizio del Paziente
La disponibilità di tecnologie avanzate come il laser al neodimio rappresenta un valore aggiunto significativo, ma non è mai un fine in sé.
Ciò che fa la differenza è l’integrazione della tecnologia all’interno di protocolli clinici evidence-based e la capacità di personalizzare ogni trattamento in base alle caratteristiche individuali del paziente.
Chirurgia minimamente invasiva e gestione del dolore
Il laser ci permette di adottare un approccio chirurgico atraumatico rispetto alle tecniche convenzionali. Le incisioni sono più precise, il sanguinamento è ridotto, i tempi operatori sono più brevi e la guarigione è accelerata. Questo si traduce in:
- Minor dolore post-operatorio: molti pazienti non necessitano di analgesici oltre le prime 24 ore
- Riduzione del gonfiore: l’edema post-operatorio è minimo grazie all’effetto biostimolante del laser
- Ritorno rapido alle attività quotidiane: la maggior parte dei pazienti riprende le normali attività il giorno successivo all’intervento
- Minor ansia pre-operatoria: sapere che l’intervento sarà rapido e poco invasivo riduce significativamente lo stress del paziente
Inoltre, la terapia laser è particolarmente indicata per pazienti ansiosi, anziani o con patologie sistemiche che richiedono procedure chirurgiche conservative e tempi di recupero contenuti.
Protocolli di mantenimento e prevenzione delle recidive
Il successo a lungo termine della terapia parodontale – con o senza laser – dipende in modo determinante dal programma di mantenimento post-trattamento. La malattia parodontale è una condizione cronica suscettibile di recidive: senza controlli periodici e sedute di igiene professionale regolari, i batteri patogeni possono ricolonizzare le tasche e l’infiammazione può ripresentarsi.
Per questo motivo, ogni paziente che completa la terapia laser-assistita entra automaticamente in un protocollo di richiami personalizzati che prevede:
- Sedute di igiene professionale ogni 3-4 mesi (o più frequenti nei pazienti ad alto rischio)
- Rivalutazione parodontale annuale con cartella completa
- Eventuale “mantenimento laser” nelle tasche residue che mostrano segni di riattivazione
- Monitoraggio dei fattori di rischio modificabili (fumo, diabete, stress)
- Rinforzo motivazionale all’igiene domiciliare
Questo approccio integrato garantisce la stabilità dei risultati nel tempo e previene la progressione della malattia verso stadi più avanzati che richiederebbero terapie più invasive.
Il Ruolo del Paziente nella Guarigione e nel Mantenimento dei Risultati
Nessuna tecnologia, per quanto avanzata, può compensare una scarsa collaborazione del paziente. Il successo della terapia laser-assistita dipende in misura significativa da alcuni comportamenti virtuosi che il paziente deve adottare prima, durante e dopo il trattamento.
Prima del trattamento: preparazione ottimale
Per massimizzare le probabilità di successo, consigliamo sempre:
- Sospensione del fumo: almeno 2 settimane prima dell’intervento e per tutta la fase di guarigione. Il fumo riduce l’ossigenazione dei tessuti, rallenta la guarigione e aumenta il rischio di infezioni e recidive.
- Controllo glicemico ottimale: nei pazienti diabetici, mantenere i livelli di emoglobina glicata (HbA1c) sotto 7% migliora drasticamente la capacità rigenerativa dei tessuti.
- Igiene orale scrupolosa: l’ambiente orale deve essere il più pulito possibile prima dell’intervento per ridurre la carica batterica.
Durante la guarigione: proteggere i tessuti trattati
Nei primi 7-10 giorni dopo il trattamento laser:
- Evitare traumi meccanici: non spazzolare direttamente l’area trattata, evitare cibi duri o croccanti che potrebbero lesionare i tessuti in via di guarigione
- Sciacqui con collutorio a base di clorexidina: 2-3 volte al giorno per mantenere bassa la carica batterica
- Terapia farmacologica: seguire scrupolosamente la prescrizione di antibiotici e antinfiammatori
- Dieta morbida e tiepida: evitare temperature estreme che potrebbero causare disagio
Mantenimento a lungo termine: prevenire le recidive
Dopo la guarigione completa, il paziente deve:
- Mantenere un’igiene orale domiciliare eccellente: spazzolamento efficace 2-3 volte al giorno, uso quotidiano del filo interdentale o scovolini interdentali
- Rispettare i richiami periodici: le sedute di igiene professionale ogni 3-4 mesi sono fondamentali per intercettare precocemente eventuali riattivazioni della malattia
- Controllare i fattori di rischio: astensione dal fumo, controllo del peso, gestione dello stress, alimentazione equilibrata
- Segnalare tempestivamente sintomi sospetti: sanguinamento spontaneo, gonfiore, dolore persistente, mobilità dentale
La collaborazione attiva del paziente trasforma la terapia laser da intervento tecnico a percorso terapeutico condiviso, dove competenza clinica e responsabilità individuale si integrano per ottenere risultati duraturi e migliorare concretamente la qualità di vita.
Laser al Neodimio a Roma: Tecnologia Avanzata per Trattamenti Parodontali e Chirurgici Minimamente Invasivi
Il laser al neodimio rappresenta oggi uno degli strumenti più versatili e scientificamente validati in odontoiatria. La sua capacità di agire selettivamente su tessuti patologici e batteri, rispettando le strutture sane, lo rende ideale per il trattamento della malattia parodontale, la chirurgia mucogengivale e l’ottimizzazione delle riabilitazioni protesiche.
Presso lo Studio Dentistico BCM, in zona Salario – Quartiere Africano, a Roma, integriamo la tecnologia laser all’interno di protocolli clinici evidence-based, personalizzati sulle esigenze di ogni singolo paziente.
L’obiettivo non è solo risolvere il problema contingente, ma costruire le condizioni per una salute orale stabile nel tempo, attraverso interventi minimamente invasivi, controlli periodici e un programma di mantenimento strutturato.Per chi desidera valutare se il trattamento laser-assistito è indicato per la propria situazione parodontale o chirurgica, una prima visita con valutazione diagnostica completa è il primo passo per un percorso terapeutico personalizzato, confortevole e predicibile.